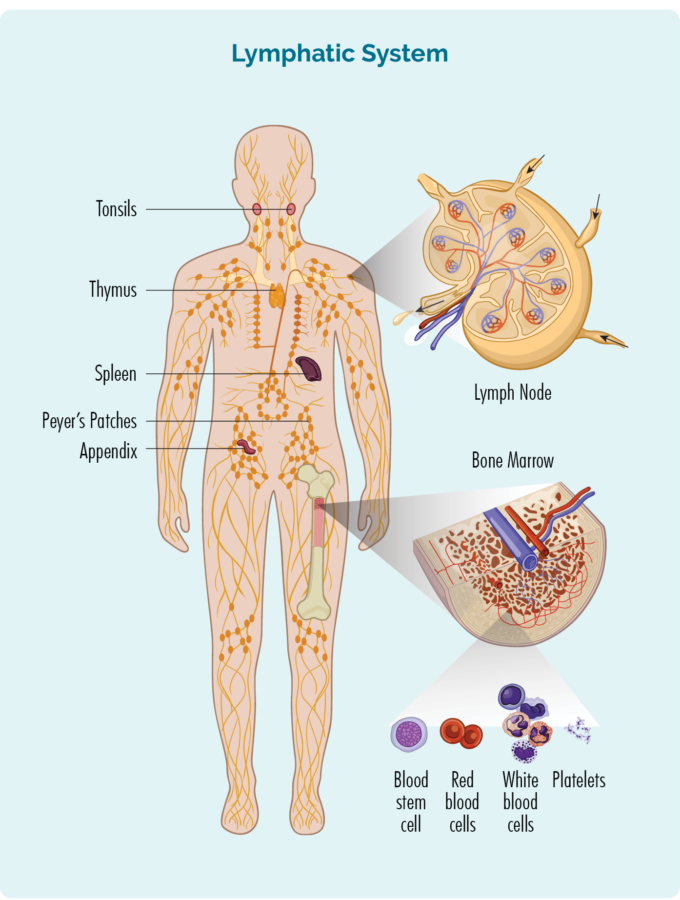
FL-i mõistmiseks peate natuke teadma oma B-raku lümfotsüütide kohta.
B-raku lümfotsüüdid:
- On teatud tüüpi valged verelibled
- Tervise säilitamiseks võitlege nakkuste ja haigustega.
- Pidage meeles minevikus esinenud infektsioone, nii et kui saate sama infektsiooni uuesti, suudab teie keha immuunsüsteem sellega tõhusamalt ja kiiremini võidelda.
- Need tekivad teie luuüdis (luude keskel asuv käsnjas osa), kuid tavaliselt elavad teie põrnas ja lümfisõlmedes. Mõned elavad ka teie harknääres ja veres.
- Võib liikuda läbi teie lümfisüsteemi mis tahes kehaossa, et võidelda infektsiooni või haigusega.
Follikulaarne lümfoom (FL) areneb siis, kui teie B-rakud muutuvad vähiks
FL areneb, kui mõned teie B-raku lümfotsüüdid kutsuvad folliikulite keskuse B-rakud muutuda vähiks. Kui patoloog vaatab teie verd või biopsiaid, näeb mikroskoobi all, et teil on segu tsentrotsüütide rakkudest, mis on väikesed kuni keskmise suurusega B-rakud, ja tsentroblastidest, mis on suured B-rakud.
Lümfoom tekib siis, kui need rakud kasvavad kontrollimatult, on ebanormaalsed ega sure siis, kui peaksid.
Kui teil on vähktõve B-rakud FL:
- Ei tööta nii tõhusalt infektsioonide ja haiguste vastu võitlemisel.
- Võib tunduda teistsugune kui teie terved B-lümfotsüüdid.
- Võib põhjustada lümfoomi arengut ja kasvu mis tahes kehaosas.
FL on kõige levinum aeglaselt kasvav (indolentne) lümfoom ja selle lümfoomi loiduse tõttu leitakse seda tavaliselt siis, kui see on kaugelearenenud staadium. Kaugelearenenud staadiumi FL ei ole raviv, kuid ravi eesmärk on haiguskontroll paljude aastate jooksul. Kui teie FL diagnoositakse varases staadiumis, saate teatud ravitüüpidega ravida.
Väga mõnikord võib follikulaarne lümfoom (FL) näidata rakkude segu, mis sisaldab ka agressiivset (kiiresti kasvavat) B-rakulist lümfoomi. See muutus käitumises võib toimuda aja jooksul ja seda nimetatakse "transformatsiooniks".". Transformeeritud FL tähendab, et teie rakud näevad välja ja käituvad sarnasemalt Hajus suur B-rakuline lümfoom (DLBCL) või harva, Burkitti lümfoom (BL).
Kes saab follikulaarse lümfoomi (FL)?
FL on aeglaselt kasvava (indolentse) mitte-Hodgkini lümfoomi (NHL) kõige levinum alatüüp. Umbes 2 inimesel 10-st indolentse lümfoomiga, kellel on FL alatüüp. Seda esineb sagedamini üle 50-aastastel inimestel ja naistel esineb see veidi sagedamini kui meestel.
Laste follikulaarne lümfoom on haruldane, kuid võib esineda lastel, teismelistel ja noortel täiskasvanutel. See käitub täiskasvanud alatüübist erinevalt ja seda saab sageli ravida.
Mis põhjustab follikulaarset lümfoomi?
Me ei tea, mis põhjustab FL-i, kuid arvatakse, et erinevad riskitegurid suurendavad teie riski selle tekkeks. Arvatakse, et mõned FL-i riskitegurid hõlmavad järgmist:
- teie immuunsüsteemi mõjutavad seisundid, nagu tsöliaakia, Sjogreni sündroom, luupus, reumatoidartriit või inimese immuunpuudulikkuse viirus (HIV)
- eelnev vähiravi, keemiaravi või kiiritusravi
- lümfoomiga pereliige
*Oluline on märkida, et kõigil inimestel, kellel on need riskifaktorid, ei arene FL välja ja mõnedel inimestel, kellel ükski neist riskifaktoritest pole, võib tekkida FL.
Patsiendi kogemus follikulaarse lümfoomiga (FL)
Follikulaarse lümfoomi (FL) sümptomid
Kui teil esmakordselt FL diagnoositakse, ei pruugi teil olla mingeid sümptomeid. Paljud inimesed saavad diagnoosi alles siis, kui neil on vereanalüüs, skaneeringud või füüsiline läbivaatus millegi muu jaoks. Selle põhjuseks on FL loid – aeglaselt kasvav või unine olemus.
Kui teil tekivad sümptomid, võivad FL-i esimesed nähud ja sümptomid olla tükk või mitu tükki, mis kasvavad edasi. Võite tunda või näha neid oma kaelal, kaenlaalusel või kubemes. Need tükid on suurenenud lümfisõlmed (näärmed), mis on tursunud, kuna neis kasvab liiga palju vähkkasvajaid B-rakke. Need algavad sageli ühest kehaosast ja levivad seejärel kogu lümfisüsteemis.
Need lümfisõlmed võivad pika aja jooksul kasvada väga aeglaselt, mistõttu on muutuste märkamine raskem.
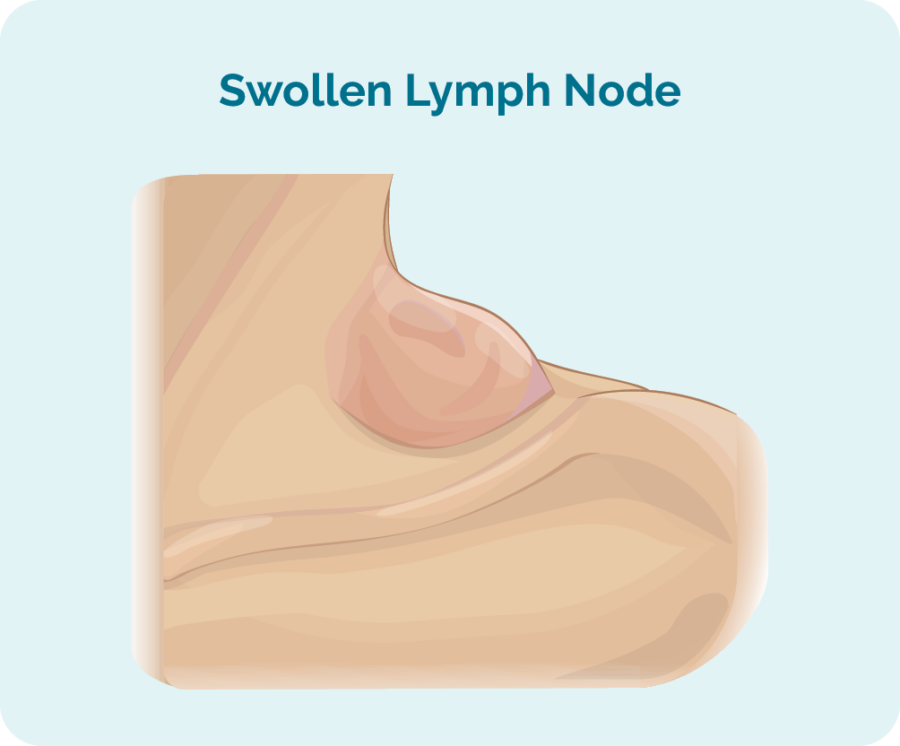
Follikulaarne lümfoom (FL) võib levida mis tahes kehaosale
FL võib levida teie
- põrn
- tüüst
- kopsud
- maks
- luud
- luuüdi
- või muud elundid.
Teie põrn on organ, mis filtreerib teie verd ja hoiab seda tervena. See on ka teie lümfisüsteemi organ, kus teie B-rakud elavad ja toodavad antikehi infektsioonide vastu võitlemiseks. See asub ülakõhu vasakul küljel kopsude all ja kõhu (kõhu) lähedal.
Kui teie põrn muutub liiga suureks, võib see avaldada survet teie kõhule ja tekitada täiskõhutunde, isegi kui te pole väga palju söönud.
Teie harknääre on samuti osa teie lümfisüsteemist. See on liblikakujuline elund, mis asub rinna ees rinnaku taga. Mõned B-rakud elavad ja läbivad ka teie harknääret.
Lümfoomi üldised sümptomid
Paljud FL-i sümptomid võivad olla sarnased sümptomitega, mis esinevad inimestel mis tahes lümfoomi alatüübil, sealhulgas:
- ebatavalise väsimuse tunne (väsinud)
- hingeldamise tunne
- sügelev nahk
- infektsioonid, mis ei kao ega kordu
- muutused teie vereanalüüsides
- madal punaste vereliblede ja trombotsüütide arv
- liiga palju lümfotsüüte ja/või lümfotsüüte, mis ei tööta korralikult
- valgete vereliblede (sh neutrofiilide) vähenemine
- kõrge piimhappe dehüdrogenaas (LDH) – teatud tüüpi valk, mida kasutatakse energia tootmiseks. Kui teie rakud on lümfoomi poolt kahjustatud, võib LDH teie rakkudest välja valguda verre
- kõrge beeta-2 mikroglobuliin – teatud tüüpi valk, mida toodavad lümfoomirakud. Seda võib leida teie verest, uriinist või tserebraalsest seljaajuvedelikust
- B-sümptomid

Muud follikulaarse lümfoomi sümptomid võivad sõltuda teie haiguse asukohast teie kehas
Mõjutatud piirkond | Sümptomid |
Soolestik – sealhulgas kõht ja sooled | Iiveldus koos oksendamisega või ilma (iiveldus kõhus või oksendamine) Kõhulahtisus või kõhukinnisus (vesine või kõva kaka) Veri, kui lähed tualetti Täiskõhutunne isegi siis, kui pole palju söönud |
Kesknärvisüsteem (KNS) – sealhulgas teie aju ja seljaaju | Segadus või mälu muutused Isiksuse muutused Krambid Nõrkus, tuimus, põletustunne või torked kätes ja jalgades |
Rind | Õhupuudus Valu rinnus Kuiv köha |
Luuüdi | Madal verearv, sealhulgas punaste vereliblede, valgete vereliblede ja trombotsüütide arv, mille tagajärjeks on: o õhupuudus o infektsioonid, mis tulevad sügavalt tagasi või millest on raske vabaneda o Ebatavaline verejooks või verevalumid
|
nahk | Punase või lilla välimusega lööve Nahal esinevad tükid ja punnid, mis võivad olla nahavärvi või punased või lillad Sügelemine |
Millal pöörduda oma arsti poole
Mõned sümptomid võivad viidata sellele, et teie FL hakkab kasvama või muutub agressiivsemaks. Kui teil tekib mõni alltoodud sümptomitest, võtke ühendust oma arstiga. Ärge oodake järgmisi kohtumisi. Oluline on lubada neil niipea kui võimalik, et nad saaksid teha raviplaane, kui te seda lõpuks vajate.
Võtke ühendust, kui:
- kui teil on lümfisõlmede turse, mis ei kao, või kui need on suuremad, kui infektsiooni korral eeldaksite
- sageli õhupuudus ilma põhjuseta
- tunnete end tavapärasest väsinumana ja see ei parane puhkamise ega magamisega
- märkate ebatavalist verejooksu või verevalumeid (sealhulgas meie kakas, ninast või igemetest)
- tekib ebatavaline lööve (lilla või punane täpiline lööve võib tähendada, et teil on nahaalune verejooks)
- sügelema kui tavaliselt
- tekib uus kuiv köha
- kogevad B-sümptomeid.
Oluline on märkida, et paljud FL-i nähud ja sümptomid võivad olla seotud muude põhjustega kui vähk. Näiteks võivad lümfisõlmed suureneda, kui teil on infektsioon. Tavaliselt aga, kui teil on infektsioon, sümptomid paranevad ja lümfisõlmed taastuvad mõne nädala pärast normaalseks. Lümfoomiga need sümptomid ei kao. Need võivad isegi hullemaks minna.
Kuidas diagnoositakse follikulaarne lümfoom (FL)?
FL-i diagnoosimine võib mõnikord olla keeruline ja võib kesta mitu nädalat.
Kui teie arst arvab, et teil võib olla lümfoom, peab ta korraldama mitu olulist testi. Need testid on vajalikud lümfoomi kui teie sümptomite põhjuse kinnitamiseks või välistamiseks. Mitte-Hodgkini lümfoomi (NHL) tüübi kinnitamine on väga oluline, kuna teie alatüübi juhtimine ja ravi võivad erineda teistest NHL-i alatüüpidest.
FL diagnoosimiseks vajate biopsiat. Biopsia on protseduur kahjustatud lümfisõlmede ja/või luuüdi osa või kogu eemaldamiseks. Seejärel kontrollivad teadlased laboris biopsiat, et näha, kas on muutusi, mis aitavad arstil FL-i diagnoosida.
Kui teil on biopsia, võib teil olla kohalik või üldanesteesia. See sõltub biopsia tüübist ja sellest, millisest kehaosast see on võetud. Biopsiaid on erinevat tüüpi ja parima proovi saamiseks võib vaja minna rohkem kui ühte.
Vereanalüüsid
Aja jooksul tehakse teile palju vereanalüüse. Te alustate vereanalüüsidega isegi enne, kui teil on diagnoositud FL. Kui vajate ravi, saate neid ka enne ravi ja ravi ajal. Need annavad teie arstile pildi teie üldisest tervisest, et nad saaksid koos teiega teha teie tervishoiuvajaduste ja ravi kohta parimaid otsuseid.
Peennõela või südamiku biopsia
Põhibiopsia hõlmab arst, kes kasutab nõela ja sisestab selle teie paistes lümfisõlme või tükki, et nad saaksid lümfoomi testimiseks koeproovi eemaldada. Tavaliselt tehakse seda kohaliku tuimestuse all ärkveloleku ajal.
Kui kahjustatud lümfisõlm asub sügaval teie keha sees, võib biopsia teha ultraheli või spetsiaalse röntgenikiirte (pildistamise) juhendamise abil.
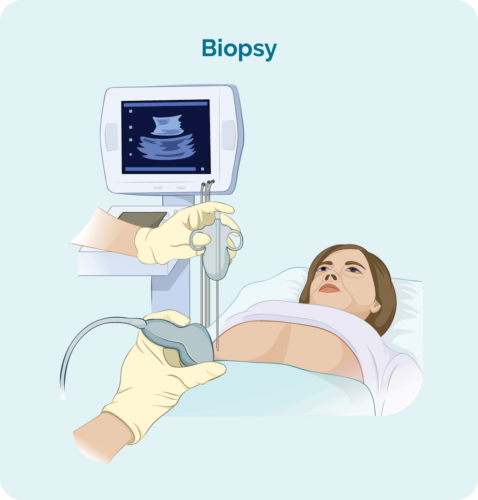
Ekstsisioonisõlme biopsia
Ekstsisioonibiopsia tehakse siis, kui teie paistes lümfisõlmed on nõelaga ligipääsemiseks liiga sügavad või kui arst soovib kogu lümfisõlme eemaldada ja kontrollida.
Tavaliselt tehakse seda päevase protseduurina operatsioonisaalis ja teil on üldanesteesia, mis paneb teid protseduuri ajal mõneks ajaks magama. Ärgates on teil väike haav ja õmblused. Teie arst või õde annab teile teada, kuidas haava eest hoolitseda ja millal õmblused välja tõmmata.
Arst valib teile sobivaima biopsia.
Tulemused
Kui teie arst saab teie vereanalüüside ja biopsiate tulemused, saab ta teile öelda, kas teil on FL, ja võib-olla ka öelda, milline FL alamtüüp teil on. Seejärel soovivad nad teie FL-i lavastamiseks ja hindamiseks teha rohkem teste.
Follikulaarse lümfoomi staadium ja liigitamine
Kui teil on diagnoositud FL, on teie arstil teie lümfoomi kohta rohkem küsimusi. Nende hulka kuuluvad:
- Mis staadiumis teie lümfoom on?
- Mis astmega teie lümfoom on?
- Mis FL alamtüüp teil on?
Et saada lisateavet etapi ja liigitamise kohta, klõpsake allolevatel pealkirjadel.
Staadium viitab sellele, kui suurt osa teie kehast teie lümfoom mõjutab – või kui kaugele see on levinud kohast, kust see algselt algas.
B-rakud võivad liikuda teie keha mis tahes ossa. See tähendab, et lümfoomirakud (vähi B-rakud) võivad samuti liikuda teie keha mis tahes ossa. Selle teabe leidmiseks peate tegema rohkem teste. Neid teste nimetatakse etapikatseteks ja kui saate tulemused, saate teada, kas teil on esimene (I), teine (II), kolmas (III) või neljas (IV) FL.
Teie FL-i etapp sõltub:
- Kui paljudes teie kehapiirkondades on lümfoom
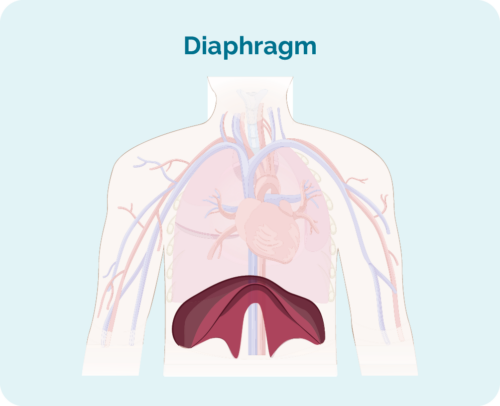
- Kus on lümfoom, sealhulgas kui see asub diafragma kohal, all või mõlemal küljel (suur kuplikujuline lihas rindkere all, mis eraldab rindkere kõhust)
- Kas lümfoom on levinud teie luuüdi või muudesse organitesse, nagu maks, kopsud, nahk või luu.
I ja II etappi nimetatakse "varaseks või piiratud staadiumiks" (hõlmavad piiratud kehapiirkonda).
III ja IV etappi nimetatakse edasijõudnud staadiumiks (enam levinud).
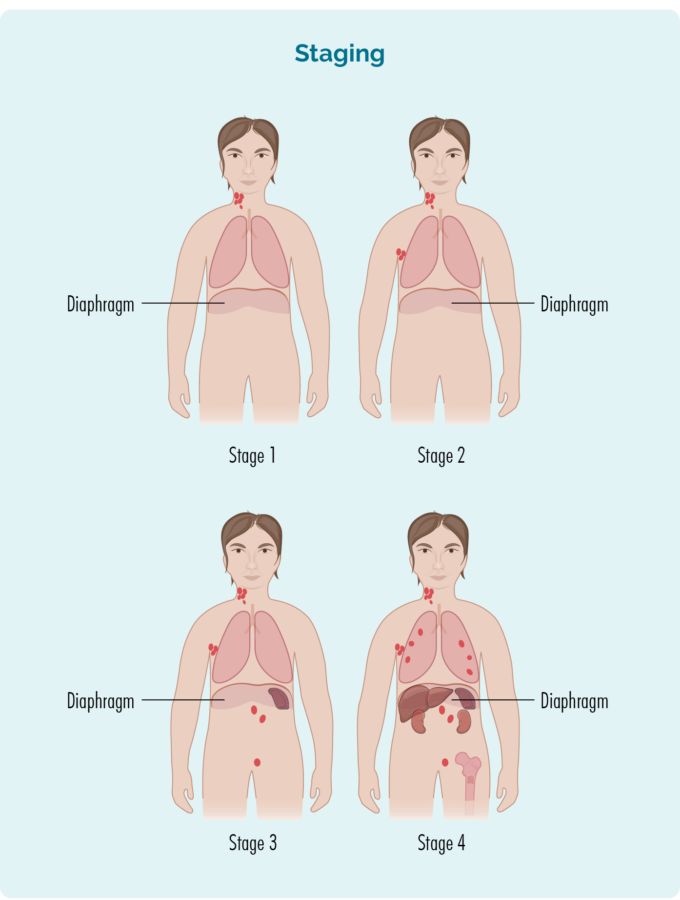
Stage 1 | Mõjutatud on üks lümfisõlme piirkond, kas diafragma kohal või all*. |
Stage 2 | Mõjutatud on kaks või enam lümfisõlme piirkonda samal pool diafragmat*. |
Stage 3 | Mõjutatud on vähemalt üks lümfisõlme piirkond diafragmast* ülal ja vähemalt üks lümfisõlmede piirkond allpool. |
Stage 4 | Lümfoom esineb mitmes lümfisõlmes ja on levinud teistesse kehaosadesse (nt luudesse, kopsudesse, maksa). |
Täiendav lavastusteave
Teie arst võib teie staadiumist rääkida ka tähtedega, näiteks A, B, E, X või S. Need tähed annavad rohkem teavet teie sümptomite või selle kohta, kuidas lümfoom teie keha mõjutab. Kogu see teave aitab teie arstil leida teile parima raviplaani.
Kiri | Tähendus | Tähtsus |
A või B |
|
|
E ja X |
|
|
S |
|
(Teie põrn on teie lümfisüsteemi organ, mis filtreerib ja puhastab teie verd ning on koht, kus teie B-rakud puhkavad ja toodavad antikehi) |
Lavastustestid
Et teada saada, millises staadiumis teil on, võidakse teil paluda läbida mõni järgmistest etappidest:
Kompuutertomograafia (CT) skaneerimine
Need skaneeringud pildistavad teie rindkere, kõhu või vaagna sisemust. Need pakuvad üksikasjalikke pilte, mis annavad rohkem teavet kui tavaline röntgenikiirgus.
Positronemissioontomograafia (PET) skaneerimine
See on skaneerimine, mis pildistab kogu teie keha sisemust. Teile manustatakse ja süstitakse ravimit, mida vähirakud – näiteks lümfoomirakud – neelavad. Ravim, mis aitab PET-skaneerimisel tuvastada lümfoomi asukohta ning suurust ja kuju, tuues esile lümfoomirakkudega alad. Neid piirkondi nimetatakse mõnikord kuumaks.
Nimmepunkt
Nimmepunktsioon on protseduur, mida tehakse selleks, et kontrollida, kas teil on lümfoomi kesknärvisüsteem (CNS), mis hõlmab teie aju, seljaaju ja silmaümbrust. Protseduuri ajal peate olema väga vaikne, nii et imikutele ja lastele võidakse protseduuri ajal korraks magama panna üldanesteesia. Enamik täiskasvanuid vajab piirkonna tuimaks muutmiseks protseduuriks ainult lokaalanesteetikumi.
Teie arst torkab nõela teile selga ja võtab sealt veidi vedelikku, mida nimetatakse "seljaaju vedelik" (CSF) seljaaju ümbrusest. CSF on vedelik, mis toimib teie kesknärvisüsteemi amortisaatorina. Samuti kannab see erinevaid valke ja nakkustega võitlevaid immuunrakke, nagu lümfotsüüdid, et kaitsta teie aju ja seljaaju. CSF võib samuti aidata tühjendada ajus või seljaaju ümbruses olevat lisavedelikku, et vältida nende piirkondade turset.
Seejärel saadetakse CSF-i proov patoloogiasse ja kontrollitakse lümfoomi nähtude suhtes.
Luuüdi biopsia
- Luuüdi aspiraat (BMA): see test võtab väikese koguse luuüdi ruumis leiduvat vedelikku.
- Luuüdi aspiraattrefiin (BMAT): selle testiga võetakse luuüdi koest väike proov.
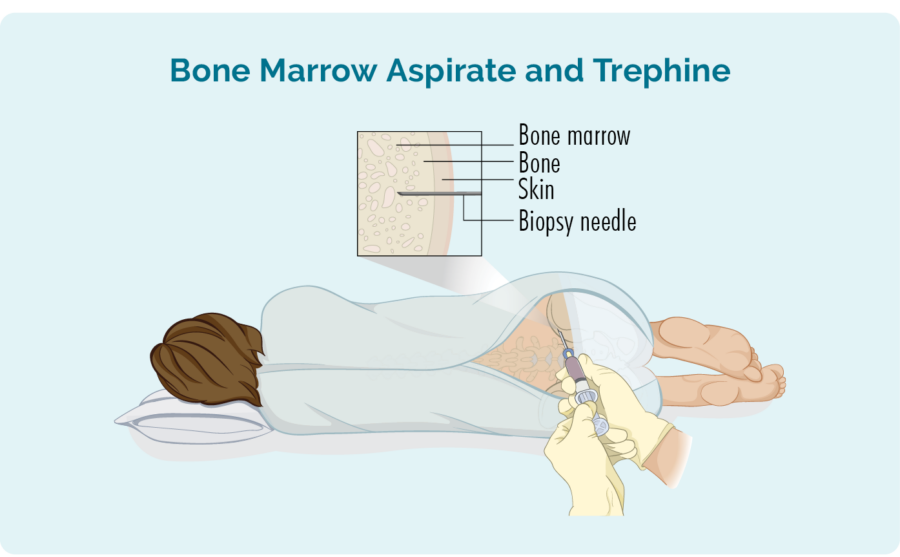
Seejärel saadetakse proovid patoloogiasse, kus neid kontrollitakse lümfoomi nähtude suhtes.
Luuüdi biopsiate võtmise protsess võib erineda olenevalt sellest, kus te ravi saate, kuid tavaliselt hõlmab see piirkonna tuimestamiseks lokaalanesteetikumi.
Mõnes haiglas võidakse teile anda kerge rahusti, mis aitab teil lõõgastuda ja takistab teil protseduuri mäletamist. Kuid paljud inimesed seda ei vaja ja neil võib selle asemel imeda "roheline vile". Selles rohelises viles on valuvaigistav ravim (nimega Penthrox või metoksüfluraan), mida kasutate vastavalt vajadusele kogu protseduuri vältel.
Küsige kindlasti oma arstilt, mis on teile protseduuri ajal mugavamaks muutmiseks saadaval, ja rääkige temaga, mis on teie arvates teie jaoks parim valik.
Lisateavet luuüdi biopsiate kohta leiate meie veebisaidilt siit.
Teie lümfoomirakkudel on erinev kasvumuster ja need näevad välja normaalsetest rakkudest erinevad. Teie follikulaarse lümfoomi aste on see, kuidas teie lümfoomirakud mikroskoobi all näevad. 1.–2. klassil (madal hinne) on väike arv tsentroblaste (suured B-rakud). Klassides 3a ja 3b (kõrge hinne) on suurem arv tsentroblaste (suured B-rakud) ja sageli on näha ka tsentrotsüüte (väikesed kuni keskmised B-rakud). Teie rakud näevad tavalistest rakkudest erinevad välja ja kasvavad erinevalt. Mida rohkem tsentroblastirakke esineb, seda agressiivsem (kiiresti kasvav) on teie kasvaja. Ülevaade hinnetest on allpool.
Maailma Terviseorganisatsiooni (WHO) järgi follikulaarse lümfoomi (FL) klassifitseerimine
Klass | Määratlus |
1 | Madal hinne: Lümfoomirakkudes on näha 0-5 tsentroblasti. 3 rakust 4-st on loid (aeglaselt kasvavad) follikulaarsed B-rakud |
2 | Madal hinne: lümfoomirakkudes on näha 6-15 tsentroblasti. 3 rakust 4-st on loid (aeglaselt kasvavad) follikulaarsed B-rakud |
3A | Kõrge hinne: Lümfoomirakkudes on rohkem kui 15 tsentroblasti ja ka tsentrotsüüte. Seal on segu indolentsetest (aeglaselt kasvavatest) follikulaarsetest lümfoomirakkudest ja agressiivsetest (kiiresti kasvavatest) lümfoomirakkudest, mida nimetatakse difuusseteks suurteks B-rakkudeks. |
3B | Kõrge hinne: Rohkem kui 15 tsentroblasti EI lümfoomirakkudes nähtavad tsentrotsüüdid. Seal on segu indolentsetest (aeglaselt kasvavatest) follikulaarsetest lümfoomirakkudest ja agressiivsetest (kiiresti kasvavatest) lümfoomirakkudest, mida nimetatakse difuusseteks suurteks B-rakkudeks. Seetõttu käsitletakse 3b astme lümfoomi difuusse suure B-rakulise lümfoomi alatüübina (DLBCL) ADD: link DLBCL-ile |
Teie FL klassifitseerimine ja etapid on väga olulised, kuna see näitab, kas vajate ravi ja millist ravi.
- Stage IV FL ei pruugi vajada kohest ravi ja teid võidakse panna aktiivsele jälgimisele (vaata ja oodake), kuna teil on madala kvaliteediga (aeglasemalt kasvav) FL.
- Klass FL-3A ja 3B käsitletakse seda rutiinselt sarnaselt DLBCL-iga, mis on NHL-i agressiivsem alatüüp.
On oluline, et räägiksite oma arstiga oma riskiteguritest, et teil oleks selge ettekujutus sellest, mida oma ravilt oodata.
Follikulaarse lümfoomi (FL) alatüübid
Kui teie arst on kõik teie tulemused tagasi saanud, saab ta teile teada anda, milline FL-i staadium ja aste teil on. Samuti võidakse teile öelda, et teil on konkreetne FL-i alamtüüp, kuid see ei kehti kõigi puhul.
Kui teile öeldakse, et teil on konkreetne alamtüüp, klõpsake selle alamtüübi kohta lisateabe saamiseks allolevatel linkidel.
Kaksteistsõrmiksoole tüüpi follikulaarne lümfoomi nimetatakse ka primaarseks gastrointestinaalseks follikulaarseks lümfoomiks (PGFL). See on väga aeglaselt kasvav FL ja seda diagnoositakse sageli selle varases staadiumis.
See kasvab teie peensoole (kaksteistsõrmiksoole) esimeses osas, just teie kõhust mööda. PGFL on enamasti lokaliseeritud, mis tähendab, et seda leidub ainult ühes kohas ja tavaliselt see ei levi teistesse kehaosadesse.
Sümptomid
Mõned PGFL-i sümptomid võivad hõlmata kõhuvalu ja kõrvetisi või sümptomeid ei pruugi üldse tekkida. Ravi võib olla operatsioon või vaadata ja oodata (aktiivne jälgimine). sõltuvalt teie sümptomitest.
Isegi kui operatsiooni on vaja, on tulemus kaksteistsõrmiksoole tüüpi FL-ga inimestel väga hea.
Valdavalt difuusne FL on hajutatud (hajutatud) lümfoomirakkude rühm, mida leidub peamiselt ühes kehaosas. Peamised sümptomid on suur mass (kasvaja), mis ilmub kubeme (kubeme) piirkonnas.
Pediaatrilist tüüpi follikulaarne lümfoom on väga haruldane follikulaarse lümfoomi vorm. See mõjutab peamiselt lapsi, kuid võib mõjutada ka kuni umbes 40-aastaseid täiskasvanuid.
Uuringud näitavad, et P-TFL on ainulaadne ja erineb tavalisest follikulaarsest lümfoomist. See käitub rohkem nagu healoomuline (mitte vähkkasvaja) kasvaja ja seda leidub tavaliselt ainult ühes kehaosas. Tavaliselt ei levi see piirkonnast, kus ta esmakordselt kasvab.
PTFL esineb kõige sagedamini pea ja kaela lähedal asuvates lümfisõlmedes.
Pediaatrilist tüüpi follikulaarse lümfoomi ravi võib hõlmata operatsiooni kahjustatud lümfisõlmede eemaldamiseks või jälgida ja oodata (aktiivne jälgimine). Pärast edukat ravi tuleb see alatüüp harva tagasi.
Teie lümfoomi tsütogeneetika mõistmine
Lisaks kõigile ülaltoodud testidele võib teil olla ka tsütogeneetilisi teste. Siin kontrollitakse teie vere- ja kasvajaproovi geneetiliste kõrvalekallete suhtes, mis võivad olla seotud teie haigusega. Nende kohta lisateabe saamiseks vaadake meie jaotist oma lümfoomi geneetika mõistmise kohta sellel lehel allpool. Teste, mida kasutatakse geneetiliste mutatsioonide kontrollimiseks, nimetatakse tsütogeneetilisteks testideks. Need testid näitavad, kas teil on kromosoomides ja geenides muutusi.
Meil on tavaliselt 23 paari kromosoome ja need on nummerdatud vastavalt nende suurusele. Kui teil on FL, võivad teie kromosoomid veidi teistsugused välja näha.
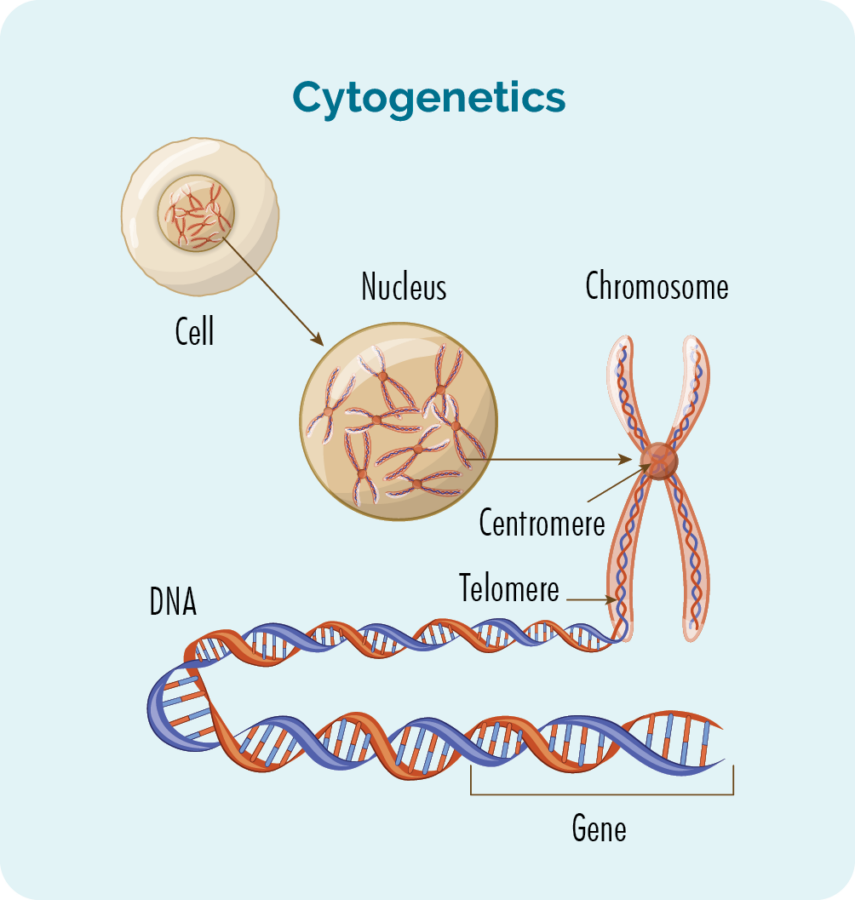
Mis on geenid ja kromosoomid?
Igal rakul, mis moodustab meie keha, on tuum ja tuuma sees on 23 paari kromosoome. Iga kromosoom on valmistatud pikkadest DNA ahelatest (desoksüribonukleiinhape), mis sisaldavad meie geene.
Meie geenid annavad koodi, mis on vajalik kõigi meie keha rakkude ja valkude tootmiseks, ning ütlevad neile, kuidas välja näha või tegutseda.
Kui nendes kromosoomides või geenides toimub muutus (variatsioon), ei tööta teie valgud ja rakud korralikult.
Lümfotsüüdid võivad muutuda lümfoomirakkudeks rakkudes toimuvate geneetiliste muutuste (nimetatakse mutatsioonideks või variatsioonideks) tõttu. Spetsialiseerunud patoloog võib teie lümfoomi biopsiat vaadata, et näha, kas teil on geenimutatsioone.
Kuidas FL-mutatsioonid välja näevad?
Üleekspressioon
Uuringud on leidnud, et erinevad geneetilised muutused (mutatsioonid) võivad põhjustada üleekspressioon (liiga palju) teatud valke FL-rakkude pinnal. Kui need valgud on üleekspresseeritud, siis aidata oma vähil kasvada.
Erinevad valgud on osa rühmast, mis tavaliselt käsivad rakkudel kasvada või surra ja säilitada tervislikku tasakaalu. Samuti tunnevad nad tavaliselt ära, kui rakk kahjustub või hakkab vähkkasvajaks muutuma, ja käsivad neil rakkudel end parandada või surra. Kuid mõnede valkude üleekspressioon, mis käsib lümfoomirakkudel kasvada, põhjustab selle protsessi tasakaalustamatust ja võimaldab vähirakkudel kasvada ja paljuneda.
Mõned valgud, mis võivad teie FL-rakkudes olla üleekspresseeritud, on järgmised:
- CD5
- CD10
- CD20
- CD23
- CD43
- BCL6
- IRF4
- MUM1
Translokatsioon
Geenid võivad põhjustada ka aktiivsuse ja kasvu muutusi, kuna a translokatsioon. Translokatsioon toimub siis, kui kahe erineva kromosoomi geenid vahetavad kohti. Translokatsioonid on FL-iga inimestel üsna tavalised. Kui teie FL-rakkudes on translokatsioon, on see tõenäoliselt teie 14. ja 18. kromosoomi vahel. Kui teil on geenide translokatsioon 14. ja 18. kromosoomil, kirjutatakse see järgmiselt t(14:18).
Miks on oluline teada, millised geneetilised muutused mul on?
Geneetilised muutused on olulised, kuna need võivad aidata teie arstil ennustada, kuidas teie FL toimib ja kasvab. Samuti aitab see neil planeerida, milline ravi võiks teie jaoks kõige paremini toimida.
Oma geneetiliste muutuste nime meeldejätmine pole nii oluline. Kuid teadmine, et teil on mõned neist geenimutatsioonidest, selgitab, miks võite vajada teistsugust ravi või ravimeid kui teised, kellel on FL.
Lümfoomi geneetiliste muutuste avastamine on viinud uute ravimeetodite uurimiseni ja väljatöötamiseni, mis on suunatud asjaomastele valkudele või geenidele. See uuring jätkub, kuna leitakse rohkem muudatusi.
Mõned viisid, kuidas teie geneetiline muutus võib teie ravi mõjutada, on järgmised:
- Kui teie FL-rakkudes on CD20 üleekspresseeritud ja te vajate ravi, võib teil olla ravim nimega rituksimabi (nimetatakse ka Mabtheraks või Rituxaniks). CD20 üleekspressioon on follikulaarse lümfoomiga inimestel väga levinud.
- Kui teil on IRF4 või MUM1 üleekspressioon, võib see viidata sellele, et teie FL on agressiivsem kui loid ja võib vajada ravi.
- Mõned geneetilised muutused võivad tähendada, et sihipärane ravi on teie FL-i raviks tõhusam.
Arstile esitatavad küsimused
Ravi alustamisel võib olla raske teada, milliseid küsimusi esitada. Kui sa ei tea, mida sa ei tea, kuidas sa tead, mida küsida?
Õige teabe omamine võib aidata teil end enesekindlamalt tunda ja teada, mida oodata. Samuti võib see aidata teil ette planeerida, mida võite vajada.
Oleme koostanud nimekirja küsimustest, mis võivad teile kasulikuks osutuda. Muidugi on igaühe olukord ainulaadne, nii et need küsimused ei hõlma kõike, kuid annavad hea alguse.
Klõpsake alloleval lingil, et laadida alla prinditav PDF-fail, mis sisaldab küsimusi oma arstile
Follikulaarse lümfoomi (FL) ravi
Kui kõik teie biopsiate, tsütogeneetilise testimise ja staadiumi skaneerimise tulemused on laekunud, saab teie arst teha plaane, kuidas teie FL-i hallata. Paljudel juhtudel võib see tähendada "vaata ja oodake" lähenemist. See tähendab, et teie lümfoom ei vaja mingit ravi, kuid nad soovivad hoolikalt jälgida, kas lümfoom hakkab rohkem kasvama või ei põhjusta teil sümptomeid või halba enesetunnet. Saate alla laadida meie teabelehe teemal Vaata ja oota, klõpsates alloleval lingil.
Millal ravi alustada
Teie arst vaatab need üle, et otsustada teie jaoks parim võimalik ravi. Mõnes vähikeskuses kohtub arst ka spetsialistide meeskonnaga, et arutada parimat ravivõimalust. Seda nimetatakse a multidistsiplinaarne meeskond (MDT) kohtumine.
Teie arst võtab teie FL-i puhul arvesse paljusid tegureid. Otsused selle kohta, millal või kas peate alustama ja milline ravi on parim, põhinevad:
- Teie individuaalne lümfoomi staadium, geneetilised muutused ja sümptomid
- Teie vanus, haiguslugu ja üldine tervislik seisund
- Teie praegune füüsiline ja vaimne heaolu ning patsiendi eelistused.
Enne ravi alustamist võidakse tellida rohkem teste, et veenduda, kas teie süda, kopsud ja neerud suudavad raviga toime tulla. Need võivad hõlmata EKG-d (elektrokardiogrammi), kopsufunktsiooni testi või 24-tunnist uriini kogumist.
Teie arst või vähiõde selgitab teile teie raviplaani ja võimalikke kõrvaltoimeid ning on valmis vastama kõigile teie küsimustele. On oluline, et esitaksite oma arstile ja/või vähiõele küsimusi kõige kohta, millest te aru ei saa.
FL-i ravi eesmärk on:
- Remissiooni pikendamine
- Pakkuda haigustõrjet
- Parandada elukvaliteeti
- Vähendage sümptomeid või kõrvaltoimeid toetava või palliatiivse raviga
Samuti võite oma küsimustega helistada või meilida Lymphoma Australia Nurse Helpline'ile ja me aitame teil saada õiget teavet.
Vaata ja oota
Mõnel juhul võib arst otsustada, et te ei tohiks aktiivset ravi alustada. Selle põhjuseks on asjaolu, et follikulaarne lümfoom on sageli uinunud (või magab) ja kasvab nii aeglaselt, et see ei põhjusta teie kehas probleeme. Uuringud on näidanud, et selle aja jooksul ravi alustamisest ei ole kasuja sellega kaasneb ravi kõrvaltoimete oht.
Kui lümfoom "ärkab" või hakkab kiiremini kasvama, pakutakse teile tõenäoliselt aktiivset ravi.
Lümfoomihooldusõe vihjeliin:
Telefon: 1800 953 081
E-mail: nurse@lymphoma.org.au
Millal on follikulaarse lümfoomi (FL) ravi vajalik?
Nagu eespool mainitud, ei pea kõik FL-i põdevad inimesed kohe ravi alustama. Et aidata teie arstidel määrata, millal on aeg ravi alustada, kehtestati kriteeriumid, mida nimetatakse GELF-i kriteeriumiteks. Kui teil on üks või mitu neist sümptomitest, võite tõenäoliselt vajada ravi:
- Kasvaja mass on suurem kui 7 cm.
- 3 paistes lümfisõlme kolmes selgelt erinevas piirkonnas, mis kõik on suuremad kui 3 cm.
- Püsivad B sümptomid.
- Suurenenud põrn (splenomegaalia)
- Lümfisõlmede paistetuse tagajärjel tekkiv surve mõnele teie siseorganile.
- Lümfoomirakkudega vedelik teie kopsudes või kõhus (pleuraefusioon või astsiit).
- Teie veres või luuüdis leitud FL-rakud (leukeemilised muutused) või teie teiste tervislike vererakkude arvu vähenemine (tsütopeenia). See tähendab, et teie FL takistab teie luuüdi võimet toota piisavalt tervislikke vererakke.
- Kõrgenenud LDH või beeta2-mikroglobuliini tase (need on vereanalüüsid).
Klõpsake allolevatel pealkirjadel, et näha erinevaid ravitüüpe, mida teie FL haldamiseks kasutada.
Toetusravi osutatakse raske haigusega patsientidele ja peredele. Toetusravi võib aidata patsientidel esineda vähem sümptomeid ja tegelikult paraneda kiiremini, pöörates tähelepanu nendele ravi aspektidele.
Mõne FL-i põdeja puhul võivad leukeemilised rakud kontrollimatult kasvada ja luuüdi, vereringe, lümfisõlmede, maksa või põrna tõrjuda. Kuna luuüdi on täis FL-rakke, mis on liiga noored, et korralikult töötada, mõjutab see teie normaalseid vererakke. Toetav ravi võib hõlmata näiteks vere- või trombotsüütide ülekandeid osakonnas või haiglas intravenoosse infusioonikomplektis. Teil võib olla antibiootikume infektsioonide ennetamiseks või raviks.
See võib hõlmata konsultatsiooni spetsialiseeritud hooldusmeeskonnaga või isegi palliatiivset ravi. See võib olla ka vestluste pidamine tulevase hoolduse kohta, mida nimetatakse täiustatud hoolduse planeerimiseks. Need asjad on osa lümfoomi multidistsiplinaarsest ravist.
Toetusravi võib hõlmata palliatiivset ravi, mis aitab parandada teie sümptomeid ja kõrvaltoimeid, ning vajadusel ka elulõpuravi
Oluline on teada, et palliatiivravi meeskonda saab kutsuda igal ajal teie raviteekonna jooksul, mitte ainult eluea lõpus. Need võivad aidata kontrollida ja hallata sümptomeid (nagu raskesti kontrollitav valu ja iiveldus), mida võite oma haiguse või selle ravi tõttu kogeda.
Kui teie ja teie arst otsustate kasutada lümfoomi toetavat ravi või lõpetada ravi, saate teha palju asju, et aidata teil mõnda aega võimalikult tervena ja mugavalt püsida.
Kiiritusravi on vähiravi, mille käigus kasutatakse suuri kiiritusdoose lümfoomirakkude hävitamiseks ja kasvajate vähendamiseks. Enne kiiritamist peate läbima planeerimise. See seanss on oluline kiiritusterapeutidele, et planeerida, kuidas suunata kiirgust lümfoomile ja vältida tervete rakkude kahjustamist. Kiiritusravi kestab tavaliselt 2-4 nädalat. Selle aja jooksul peate iga päev (esmaspäevast reedeni) käima kiirituskeskuses ravil.
*Kui elate kiirituskeskusest kaugel ja vajate ravi ajal abi majutuskoha leidmisel, rääkige oma arsti või meditsiiniõega, milline abi teile on saadaval. Võite võtta ühendust ka oma osariigi vähinõukogu või leukeemiafondiga ja uurida, kas nad saavad aidata kuskil peatuda.
Teil võib olla neid ravimeid tablettidena ja/või vähikliinikus või haiglas tilguti (infusioonina) veeni (vereringe). Immunoteraapia ravimiga võib kombineerida mitut erinevat keemiaravi. Keemia tapab kiiresti kasvavaid rakke, nii et see võib mõjutada ka mõningaid teie häid rakke, mis kasvavad kiiresti, põhjustades kõrvaltoimeid.
Teil võib olla MAB infusioon vähikliinikus või haiglas. MAB-id kinnituvad lümfoomiraku külge ja meelitavad teisi haigusi, mis võitlevad valgete vereliblede ja valkude vastu vähi vastu, nii et teie enda immuunsüsteem saaks võidelda FL-i vastu.
MABS töötab ainult siis, kui teie lümfoomirakkudel on spetsiifilised valgud või markerid. Levinud marker FL-is on CD20. Kui teil on see marker, võib teile MAB-ravist kasu olla.
Keemiaravi kombineerituna MAB-ga (näiteks rituksimab).
Võite neid võtta tableti või veeni infusioonina. Suukaudseid ravimeetodeid võib võtta kodus, kuigi mõned neist nõuavad lühikest haiglaravi. Kui teil on infusioon, võite seda teha päevakliinikus või haiglas. Sihtotstarbelised ravimeetodid kinnituvad lümfoomiraku külge ja blokeerivad signaale, mida see vajab kasvamiseks ja rohkemate rakkude tootmiseks. See peatab vähi kasvu ja põhjustab lümfoomirakkude suremise.
Tüvirakkude või luuüdi siirdamine tehakse selleks, et teie haige luuüdi asendada uute tüvirakkudega, mis võivad kasvada uuteks terveteks vererakkudeks. Luuüdi siirdamist tehakse tavaliselt ainult FL-ga lastele, samas kui tüvirakkude siirdamist tehakse mõlemale täiskasvanule.
Luuüdi siirdamisel eemaldatakse tüvirakud otse luuüdist, kus nagu tüviraku siirdamisel, eemaldatakse tüvirakud verest.
Tüvirakud võidakse eemaldada doonorilt või koguda teilt pärast keemiaravi.
Kui tüvirakud pärinevad doonorilt, nimetatakse seda allogeensete tüvirakkude siirdamiseks.
Kui kogutakse teie enda tüvirakke, nimetatakse seda autoloogseks tüvirakkude siirdamiseks.
Tüvirakke kogutakse protseduuriga, mida nimetatakse afereesiks. Teie (või teie doonor) ühendatakse afereesiaparaadiga ja teie veri eemaldatakse, tüvirakud eraldatakse ja kogutakse kotti ning seejärel tagastatakse teie ülejäänud veri teile.
Enne protseduuri saate suurtes annustes keemiaravi või kogu keha kiiritusravi, et tappa kõik teie lümfoomirakud. Kuid see suure annusega ravi tapab ka kõik teie luuüdi rakud. Nii et kogutud tüvirakud tagastatakse teile (siirdatakse). See juhtub peaaegu samamoodi nagu vereülekanne, tilguti kaudu teie veeni.
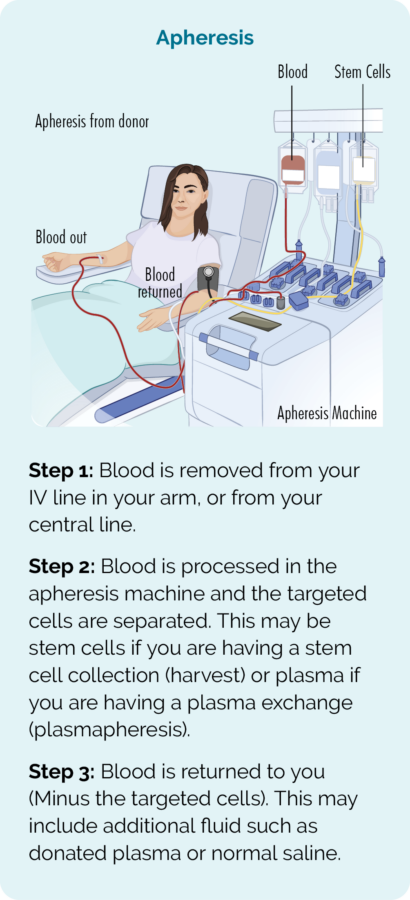
CAR T-rakuteraapia on uuem ravimeetod, mida pakutakse ainult siis, kui olete oma FL-i jaoks juba saanud vähemalt kaks teist ravi.
Mõnel juhul võib teil olla juurdepääs CAR T-rakkude ravile, kui liitute kliinilise uuringuga.
CAR T-rakuteraapia hõlmab esialgset tüvirakkude siirdamisega sarnast protseduuri, mille käigus eemaldatakse teie verest afereesiprotseduuri käigus teie T-rakulised lümfotsüüdid. Nagu teie B-raku lümfotsüüdid, on ka T-rakud teie immuunsüsteemi osa ja töötavad koos teie B-rakkudega, et kaitsta teid haiguste ja haiguste eest.
Kui T-rakud eemaldatakse, saadetakse need laborisse, kus need ümber kujundatakse. See juhtub T-raku liitumisel antigeeniga, mis aitab tal lümfoomi selgemalt ära tunda ja sellega tõhusamalt võidelda.
Kimäär tähendab erineva päritoluga osasid, nii et antigeeni liitumine T-rakuga muudab selle kimäärseks.
Kui T-rakud on ümber kujundatud, tagastatakse need teile, et alustada võitlust lümfoomiga.
Esmavaliku ravi – ravi alustamine
Teraapia alustamine
Kui te esimest korda ravi alustate, nimetatakse seda esmavaliku raviks. Kui olete esmavaliku ravi lõpetanud, ei pruugi te ravi vajada enam mitu aastat. Mõned inimesed vajavad kohe rohkem ravi ja teised võivad kuluda kuid või aastaid, enne kui nad vajavad täiendavat ravi.
Kui alustate ravi, võib teil olla rohkem kui üks ravim. See võib hõlmata keemiaravi, monoklonaalset antikeha või sihtravi. Mõnel juhul võib teil olla ka kiiritusravi või operatsioon või ravimite asemel.
Ravi tsüklid
Kui teil on need ravid, tehakse neid tsüklitena. See tähendab, et teil on ravi, seejärel paus, seejärel uus raviring (tsükkel). Enamiku FL-ga inimeste jaoks on kemoimmunoteraapia efektiivne remissiooni saavutamiseks (vähi nähud puuduvad).
Kui kogu teie raviplaan on kokku pandud, nimetatakse seda teie raviprotokolliks. Mõnes kohas võib seda nimetada ravirežiimiks.
Teie arst valib teile sobivaima raviprotokolli, lähtudes alltoodud teguritest
- Teie FL-i etapp ja hinne.
- Kõik teie geneetilised muutused.
- Teie vanus ja üldine tervislik seisund.
- Muud haigused või ravimid, mida võite võtta.
- Teie eelistused pärast oma valikute arutamist oma arstiga.
Näited kemoimmunoteraapia protokollidest, mida võite saada FL raviks
- BR bendamustiini ja rituksimabi (MAB) kombinatsioon.
- BO või GB – bendamustiini ja obinutuzumabi (MAB) kombinatsioon.
- RCHOP rituksimabi (MAB) kombinatsioon keemiaravi ravimitega tsüklofosfamiidi, doksorubitsiini, vinkristiini ja prednisolooniga. Seda protokolli kasutatakse FL-i raviks ainult siis, kui see on kõrgem, tavaliselt 3a ja kõrgem.
- O-CHOP obinutuzumabi, tsüklofosfamiidi, vinkristiini, doksorubitsiini ja prednisolooni kombinatsioon. Seda protokolli kasutatakse FL-i raviks ainult siis, kui see on kõrgem, tavaliselt 3a ja kõrgem.
Kliinilised uuringud
Austraalias ja kogu maailmas tehakse palju kliinilisi uuringuid, mille käigus otsitakse võimalusi lümfoomiga inimeste ravi parandamiseks. Kui soovite kliiniliste uuringute kohta lisateavet, klõpsake allolevat nuppu. Samuti võite rääkida oma eriarstiga – oma hematoloogi või onkoloogiga, millistes kliinilistes uuringutes võite osaleda.
Säilitusravi
Säilitusravi antakse eesmärgiga hoida teid pikema aja jooksul remissioonis pärast esmavaliku ravi.
Täielik remissioon
Paljud inimesed reageerivad esmavaliku ravile väga hästi ja saavutavad täieliku remissiooni. See tähendab, et pärast ravi lõpetamist ei ole teie kehas enam tuvastatavat FL-i. Seda saab kinnitada pärast PET-skaneerimist. Siiski on oluline mõista, et täielik remissioon ei ole sama, mis ravi. Raviga on lümfoom kadunud ja tõenäoliselt tagasi ei tule.
Kuid me teame, et indolentsed lümfoomid, nagu FL, tekivad sageli mõne aja pärast. See võib olla kuid või aastaid pärast teie ravi, kuid tõenäoliselt tuleb see siiski tagasi. Seda nimetatakse retsidiiviks. Kui see juhtub, võite vajada rohkem ravi või võite minna "vaata ja oodata", kui see jääb loiduks ilma sümptomiteta.
Osaline remissioon
Mõne inimese jaoks ei anna esmavaliku ravi täielikku remissiooni, vaid pigem osalist remissiooni. See tähendab, et suurem osa haigusest on kadunud, kuid teie kehas on endiselt märke sellest. See on endiselt hea vastus, sest pidage meeles, et FL on loid lümfoom, mida ei saa ravida. Kuid kui teil on osaline ravivastus, võib see uuesti magama minna ja te ei vaja enam aktiivset ravi, vaid jätkate vaatamist ja ootamist.
Seda, kas teil on täielik või osaline remissioon, näete oma järelkontrolli PET-skaneerimisel.
Et püüda hoida teid remissioonis võimalikult kaua, võib arst soovitada teil pärast esmavaliku ravi jätkata kahe aasta jooksul säilitusravi.
Mida hooldusravi hõlmab?
Säilitusravi antakse tavaliselt kord 2-3 kuu jooksul ja see on monoklonaalne antikeha. Säilitamiseks kasutatavad monoklonaalsed antikehad on rituksimab või obinutuzumab. Mõlemad ravimid on tõhusad, kui teie lümfoomirakkudel on valk CD20, mis on FL-i puhul tavaline.
Teise valiku ravi
Kui teie FL taastub või ei allu esimese rea ravile, võite vajada teise valiku ravi. Refraktaarne FL on siis, kui teil ei ole esmavaliku ravist täielikku või osalist remissiooni.
Kui olete alla 70-aastane, võidakse teile pakkuda erinevaid ravimite kombinatsioone, millele järgneb tüvirakkude siirdamine. Siiski ei sobi tüvirakkude siirdamine kõigile. Teie arst saab teiega rohkem rääkida teie individuaalse sobivuse kohta selle ravitüübi jaoks.
Kui teil ei ole tüvirakke siirdatud, võidakse teile pakkuda muid raviprotokolle.
Neid ravimeetodeid kasutatakse remissiooni taastamiseks ja lümfoomi pikemaajaliseks kontrollimiseks.
Raviprotokollid tüvirakkude siirdamise korral
RICE
RICE on ifosfamiidi, karboplatiini ja etoposiidi fraktsioneeritud (purustatud) või infusioonina (tilguti) annuste intensiivne keemiaravi. See võib teil esineda, kui teil on ägenemine või enne autoloogsete tüvirakkude siirdamist. Seda ravi peate läbima haiglas
R-SKT
R-GDP on gemtsitabiini, deksametasooni ja tsisplatiini kombinatsioon. See võib teil esineda, kui teil on ägenemine või enne autoloogsete tüvirakkude siirdamist.
Raviprotokollid, kui teile ei tehta tüvirakkude siirdamist
R-CHOP/ O-CHOP
R-CHOP või O-CHOP on rituksimabi või obinutuzumabi (MAB) kombinatsioon keemiaravimite tsüklofosfamiidi, doksorubitsiini, vinkristiini ja prednisolooniga, mis on seotud eviQ-ga.
R-CVP
R-CVP on rituksimabi, tsüklofosfamiidi, vinkristiini ja prednisolooni kombinatsioon. See võib teil esineda, kui olete vanem, kellel on muid terviseprobleeme.
O-CVP
O-CVP on obinutuzimabi, tsüklofosfamiidi, vinkristiini ja prednisolooni kombinatsioon. See võib teil esineda, kui olete vanem, kellel on muid terviseprobleeme.
Kiirgus
Kiiritusravi saab kasutada FL retsidiivide korral. Tavaliselt tehakse seda juhul, kui see taastub ühes kohalikus piirkonnas ja aitab kontrollida teie FL-i ja minimeerida mõningaid tekkivaid sümptomeid.
Kolmanda rea ravi
Mõnel juhul võite vajada rohkem ravi pärast teist või isegi kolmandat retsidiivi. Kolmanda valiku ravi on sageli sarnane ülaltoodud raviga.
Mõnel juhul, kui teie FL on "muutumas" ja hakkab käituma rohkem nagu lümfoomi agressiivne alatüüp, mida nimetatakse difuusseks suure B-rakuliseks lümfoomiks, võite saada kolmanda või neljanda rea ravina CAR T-rakuteraapiat. Teie arst annab teile teada, kui teie FL hakkab muutuma.
Transformeerunud lümfoom
Transformeerunud lümfoom on lümfoom, mis algselt diagnoositi kui loid (aeglase kasvuga), kuid mis on muutunud (muutunud) agressiivseks (kiiresti kasvavaks) lümfoomiks.
Teie FL võib muutuda, kui teie lümfoomirakkudes esineb aja jooksul rohkem geneetilisi muutusi, mis põhjustavad täiendavaid kahjustusi. See võib juhtuda loomulikult või mõne ravi tulemusena. See geenide lisakahjustus põhjustab rakkude kiiremat kasvu.
Transformatsiooni oht on väike. Uuringud näitavad, et 10–15 aasta jooksul pärast diagnoosimist võib umbes 2–3 inimest 100-st FL-i põdevast igal aastal muutuda agressiivsemaks alatüübiks.
Keskmine aeg diagnoosist transformatsioonini on 3-6 aastat.
Kui teil on FL-i transformatsioon, muutub see tõenäoliselt lümfoomi alatüübiks, mida nimetatakse difuusseks suureks B-rakuliseks lümfoomiks (DLBCL) või harvemini Burkitti lümfoomiks. Te vajate kohe kemoimmunoteraapiat.
Tänu ravi edusammudele on transformeeritud follikulaarse lümfoomi tulemus viimastel aastatel oluliselt paranenud.
Ravi sagedased kõrvaltoimed
FL-ravist võib saada palju erinevaid kõrvaltoimeid. Enne ravi alustamist peab teie arst või õde selgitama kõiki eeldatavaid kõrvaltoimeid, mida VÕIB kogeda. Te ei pruugi neid kõiki saada, kuid on oluline teada, millele tähelepanu pöörata ja millal oma arstiga ühendust võtta. Veenduge, et teil oleks kontaktandmed selle kohta, kellega peaksite ühendust võtma, kui tunnete end keset ööd hästi või nädalavahetusel, kui teie arst ei pruugi olla kättesaadav.
Üks ravi kõige levinumaid kõrvaltoimeid on teie verepildi muutused. Allpool on tabel, mis kirjeldab, millised vererakud võivad olla mõjutatud ja kuidas see võib teid mõjutada.
FL-ravi mõjutatud vererakud
valged verelibled | punased verelibled | Trombotsüüdid (ka vererakud) | |
Meditsiiniline nimi | Neutrofiilid ja lümfotsüüdid | Erütrotsüüdid | Trombotsüüdid |
Mida nad teevad? | Võitle infektsiooniga | Kandke hapnikku | Peatage verejooks |
Mida nimetatakse puudujäägiks? | Neutropeenia ja lümfopeenia | Aneemia | Trombotsütopeenia |
Kuidas see mu keha mõjutab? | Te saate rohkem infektsioone ja teil võib olla raskusi neist vabanemisega isegi antibiootikumide võtmisega | Teil võib olla kahvatu nahk, tunda väsimust, hingeldust, külma ja peapööritust | Teil võivad tekkida kergesti verevalumid või verejooks, mis ei lõpe kiiresti pärast lõikust |
Mida teeb minu ravimeeskond selle parandamiseks? | ● Viivitada lümfoomi raviga ● Kui teil on infektsioon, andke teile suukaudseid või intravenoosseid antibiootikume | ● Viivitada lümfoomi raviga ● Kui teie rakkude arv on liiga madal, tehke teile punaliblede vereülekanne | ● Viivitada lümfoomi raviga ● Kui teie rakkude arv on liiga madal, tehke teile trombotsüütide ülekanne |
Muud FL-i ravi tavalised kõrvaltoimed
Allpool on loetelu muudest FL-ravi levinud kõrvaltoimetest. Oluline on märkida, et nüüd põhjustavad kõik ravimeetodid neid sümptomeid ja te peaksite oma arsti või meditsiiniõega rääkima, millised kõrvaltoimed võivad teie individuaalset ravi põhjustada.
- Kõhuvalu (iiveldus) ja oksendamine.
- Suuvalu (mukosiit) ja asjade maitse muutumine.
- Sooleprobleemid, nagu kõhukinnisus või kõhulahtisus (kõva või vesine kaka).
- Väsimus või energiapuudus, mis pärast puhkust või und ei parane (väsimus).
- Lihaste (müalgia) ja liigeste (artralgia) valud.
- Juuste väljalangemine ja hõrenemine (alopeetsia) – ainult mõne raviga.
- Meele udusus ja raskused asjade meeldejätmisel (kemoaju).
- Muutunud aisting teie kätes ja jalgades, nagu kipitus, torkimine või valu (neuropaatia).
- Viljakuse vähenemine või varajane menopaus (elumuutus).
Järelravi – mis juhtub, kui ravi lõppeb?
Kui olete ravi lõpetanud, võite tahta tantsukingad jalga visata, käed õhku tõsta ja pidutseda nagu see mees (kui teil on jaksu), või võite olla täis muret ja stressi selle pärast, mis edasi saab.
Mõlemad tunded on tavalised ja normaalsed. Samuti on normaalne, kui tunnete end ühel hetkel ühtmoodi ja järgmisel hetkel teistmoodi.
Te ei ole ravi lõppedes üksi. Suhtlete endiselt regulaarselt oma spetsialistide meeskonnaga ja saate neile helistada, kui teil on muresid.
Teid jälgitakse endiselt vereanalüüsi ja füüsilise läbivaatusega, et kontrollida ravist tulenevaid märke või retsidiivi või pikaajalisi kõrvaltoimeid. Mõnel juhul võidakse teil teha skaneerimine, näiteks PET või CT, kuid see ei ole sageli vajalik, kui kõik muud testid on normaalsed ja teil ei esine mingeid sümptomeid.
Prognoos
Prognoos on termin, mida kasutatakse teie haiguse tõenäolise kulgemise kirjeldamiseks, kuidas see reageerib ravile ning kuidas teil läheb ravi ajal ja pärast seda.
Teie prognoosi mõjutavad paljud tegurid ja prognoosi kohta ei ole võimalik üldist seisukohta anda. Siiski allub FL sageli ravile väga hästi ja paljudel selle vähiga patsientidel võib remissioon olla pikk – see tähendab, et pärast ravi pole teie kehas FL-i märke.

Tegurid, mis võivad prognoosi mõjutada
Mõned tegurid, mis võivad teie prognoosi mõjutada, on järgmised:
- Teie vanus ja üldine tervislik seisund diagnoosimise ajal.
- Kuidas te ravile reageerite.
- Mis siis, kui teil on geneetilisi mutatsioone.
- Teie FL-i alamtüüp.
Kui soovite oma prognoosi kohta rohkem teada, pidage nõu oma eriarsti hematoloogi või onkoloogiga. Nad oskavad teile selgitada teie riskitegureid ja prognoosi.
Ellujäämine – follikulaarse lümfoomiga elamine
Tervislik eluviis või mõned positiivsed elustiili muutused pärast ravi võivad olla teie paranemisel suureks abiks. Saate teha palju asju, mis aitavad teil hästi elada DLBCL.
Paljud inimesed leiavad, et pärast vähi diagnoosimist või ravi muutuvad nende eesmärgid ja prioriteedid elus. Teie uue normaalsuse tundmaõppimine võib võtta aega ja olla masendav. Teie perekonna ja sõprade ootused võivad teie omadest erineda. Võite tunda end eraldatuna, väsinuna või tunda palju erinevaid emotsioone, mis võivad iga päev muutuda.
Peamised eesmärgid pärast ravi teie DLBCL on ellu naasta ja:
- Olge oma töö-, pere- ja muudes elurollides võimalikult aktiivne.
- Vähendage vähi ja selle ravi kõrvaltoimeid ja sümptomeid.
- Tuvastage ja hallake hiliseid kõrvalmõjusid.
- Aidake hoida teid võimalikult iseseisvana.
- Parandage oma elukvaliteeti ja säilitage hea vaimne tervis.
Teile võidakse soovitada erinevat tüüpi vähi taastusravi. See võib tähendada mis tahes laia valikut teenustest nagu:
- Füüsiline teraapia, valuravi.
- Toitumis- ja treeningu planeerimine.
- Emotsionaalne, karjääri- ja finantsnõustamine.