Halli tsooni lümfoom (GZL) – mõnikord nimetatakse ka mediastiinumi halli tsooni lümfoomiks, on B-rakulise mitte-Hodgkini lümfoomi väga haruldane ja agressiivne alatüüp. Agressiivne tähendab, et see kasvab väga kiiresti ja võib levida üle kogu keha. See juhtub siis, kui spetsiifiline valgevereliblede tüüp, mida nimetatakse B-rakulisteks lümfotsüütideks, muteerub ja muutub vähkkasvajaks.
B-rakulised lümfotsüüdid (B-rakud) on meie immuunsüsteemi oluline osa. Nad toetavad teiste immuunrakkude tõhusat toimimist ja toodavad antikehi, mis aitavad võidelda infektsioonide ja haigustega.
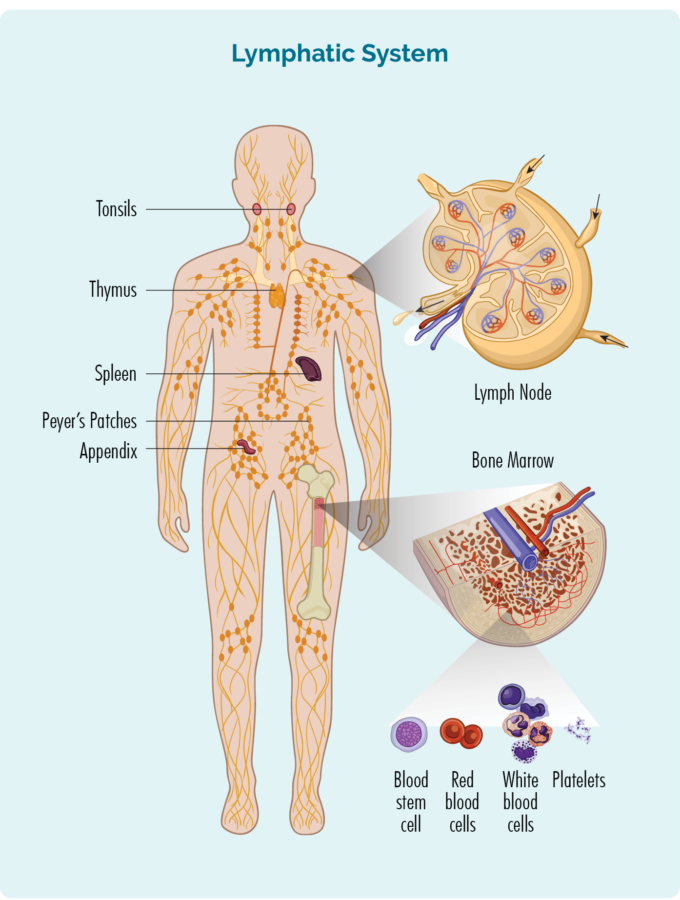
Lümfisüsteem
Kuid erinevalt teistest vererakkudest ei ela nad tavaliselt meie veres, vaid meie lümfisüsteemis, mis hõlmab:
- lümfisõlmed
- lümfisooned ja lümfivedelik
- tüüst
- põrn
- lümfoidkude (nagu Peyeri laigud, mis on lümfotsüütide rühmad meie soolestikus ja teistes kehapiirkondades)
- lisa
- mandlid
Halli tsooni lümfoomi ülevaade
Halli tsooni lümfoom (GZL) on agressiivne haigus, mida võib olla raske ravida. Siiski võib seda ravida tavalise raviga.
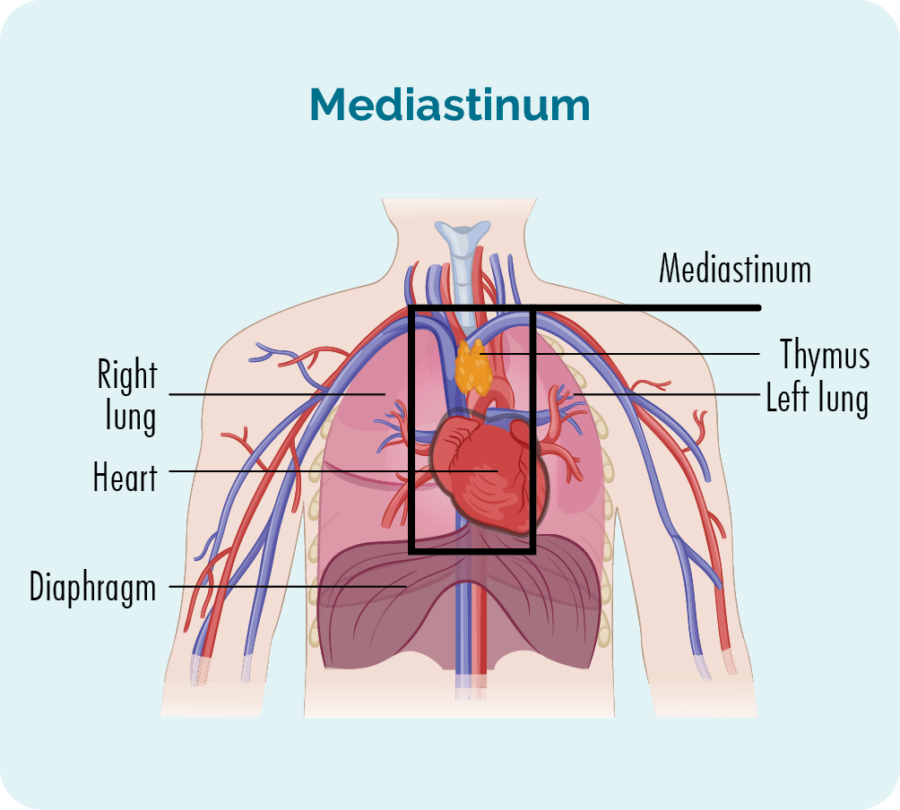
GZL algab teie rindkere keskelt piirkonnas, mida nimetatakse mediastiinumiks. Arvatakse, et teie harknääres elavad B-rakud (tüümuse B-rakud) läbivad muutusi, mis muudavad need vähiks. Kuna aga B-rakud võivad liikuda meie keha mis tahes ossa, võib GZL levida ka teistesse kehaosadesse.
Põhjus, miks seda nimetatakse halliks tsooniks, tuleneb sellest, et sellel on nii Hodgkini kui ka mitte-Hodgkini lümfoomi tunnused, mistõttu on see nende kahe peamise lümfoomi klassi keskel ja seda on raskem täpselt diagnoosida.
Kes saab halli tsooni lümfoomi?
Halli tsooni lümfoom võib mõjutada igas vanuses või rassis kõiki. Kuid see esineb sagedamini 20–40-aastastel inimestel ja veidi sagedamini meestel kui naistel.
Me ei tea ikka veel, mis põhjustab enamikku lümfoomi alatüüpe, ja see kehtib ka GZL-i kohta. Arvatakse, et inimestel, kes on nakatunud Epstein-Barri viirusega – näärmepalavikku põhjustava viirusega, võib olla suurem risk GZL-i tekkeks, kuid GZL-i võivad haigestuda ka inimesed, kes pole nakatunud. Ehkki viirus võib teie riski suurendada, ei ole see GZL-i põhjus. Lisateavet riskitegurite ja põhjuste kohta leiate allolevalt lingilt.
Halli tsooni lümfoomi sümptomid
Esimesed kõrvaltoimed, mida võite märgata, on sageli rinnus tekkiv muhk (kasvaja, mis on põhjustatud tüümuse või lümfisõlmede tursest, kui need täituvad vähirakkudega). Samuti võite:
- on hingamisraskused
- tekib kergesti hingeldus
- kogege muutusi oma hääles ja kogete kähedust
- tunda valu või survet rinnus.
See juhtub siis, kui kasvaja suureneb ja hakkab teie kopsudele või hingamisteedele survet avaldama.
Lümfoomi üldised sümptomid
Mõned sümptomid on levinud kõigi lümfoomi tüüpide puhul, nii et teil võivad tekkida ka järgmised sümptomid:
Tursunud lümfisõlmed, mis näevad välja või tunduvad nagu nahaalune tükk, sageli kaelas, kaenlaalustes või kubemes.
Väsimus – äärmine väsimus, mida puhkamine või uni ei paranda.
Söögiisu kaotus - ei taha süüa.
Naha sügelus.
Verejooks või verevalumid tavalisest rohkem.
B-sümptomid.

Halli tsooni lümfoomi (GZL) diagnoosimine ja staadium
Kui arst arvab, et teil võib olla lümfoom, korraldab ta mitmeid olulisi teste. Need testid kas kinnitavad või välistavad lümfoomi kui teie sümptomite põhjuse.
Veri testid
Vereanalüüse tehakse lümfoomi diagnoosimisel, aga ka kogu ravi vältel, et veenduda, kas teie organid töötavad korralikult ja suudavad raviga toime tulla.
Biopsiad
Lümfoomi täpse diagnoosi saamiseks vajate biopsiat. Biopsia on protseduur kahjustatud lümfisõlmede või kogu selle osa ja/või luuüdi proovi eemaldamiseks. Seejärel kontrollivad teadlased laboris biopsiat, et näha, kas on muutusi, mis aitavad arstil GZL-i diagnoosida.
Kui teil on biopsia, võib teil olla kohalik või üldanesteesia. See sõltub biopsia tüübist ja sellest, millisest kehaosast see on võetud. Biopsiaid on erinevat tüüpi ja parima proovi saamiseks võib vaja minna rohkem kui ühte.
Südamiku või peennõela biopsia
GZL-i nähtude kontrollimiseks võetakse paistes lümfisõlmede või kasvajate proovide eemaldamiseks südamiku- või peennõela biopsiad.
Tavaliselt kasutab arst piirkonna tuimestamiseks lokaalanesteetikumi, nii et te ei tunne protseduuri ajal valu, kuid olete selle biopsia ajal ärkvel. Seejärel torkavad nad nõela paistes lümfisõlme või tükki ja eemaldavad koeproovi.
Kui teie paistes lümfisõlm või muhk on sügaval keha sees, võib biopsia teha ultraheli või spetsiaalse röntgenikiirte (pildistamise) juhtimise abil.
Teil võib olla selleks üldanesteesia (mis paneb teid mõneks ajaks magama). Pärast seda võib teil olla ka paar õmblust.
Südamiknõela biopsiad võtavad suurema proovi kui peene nõela biopsia, seega on see parem valik lümfoomi diagnoosimisel.
Lümfoomi staadium
Kui saate teada, et teil on halli tsooni lümfoom, soovib teie arst teha rohkem teste, et näha, kas lümfoom on ainult teie mediastiinumis või on see levinud teistesse kehaosadesse. Neid teste nimetatakse lavastuseks.
Teised testid uurivad, kuivõrd erinevad teie lümfoomirakud teie tavalistest B-rakkudest ja kui kiiresti need kasvavad. Seda nimetatakse liigitamiseks.
Lisateabe saamiseks klõpsake allolevatel pealkirjadel.
Staadium viitab sellele, kui suurt osa teie kehast teie lümfoom mõjutab või kui kaugele see on levinud algusest.
B-rakud võivad liikuda teie keha mis tahes ossa. See tähendab, et lümfoomirakud (vähi B-rakud) võivad samuti liikuda teie keha mis tahes ossa. Selle teabe leidmiseks peate tegema rohkem teste. Neid teste nimetatakse etapikatseteks ja kui saate tulemused, saate teada, kas teil on esimene (I), teine (II), kolmas (III) või neljas (IV) GZL.
Teie GZL-i etapp sõltub:
- Kui paljudes teie kehapiirkondades on lümfoom
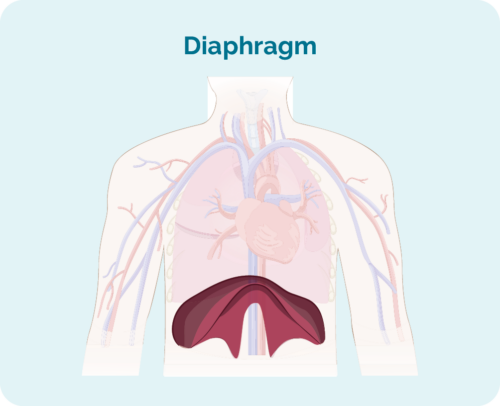
- Kus on lümfoom, sealhulgas kui see asub teie keha kohal, all või mõlemal küljel diafragma (suur kuplikujuline lihas teie rinnakorvi all, mis eraldab teie rindkere kõhust)
- Kas lümfoom on levinud teie luuüdi või muudesse organitesse, nagu maks, kopsud, nahk või luu.
I ja II etappi nimetatakse "varaseks või piiratud staadiumiks" (hõlmavad piiratud kehapiirkonda).
III ja IV etappi nimetatakse edasijõudnud staadiumiks (enam levinud).
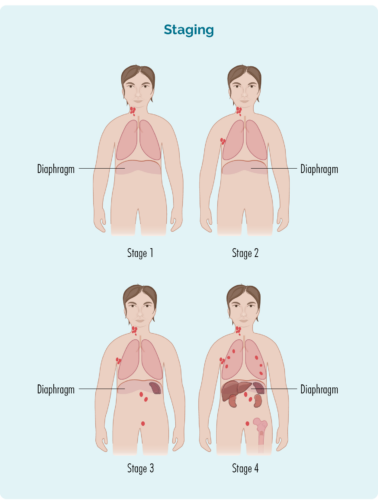
Stage 1 | mõjutatud on üks lümfisõlme piirkond, kas diafragma kohal või all |
Stage 2 | diafragma ühel küljel on kahjustatud kaks või enam lümfisõlme piirkonda |
Stage 3 | mõjutatud on vähemalt üks lümfisõlme piirkond diafragmast ülal ja vähemalt üks lümfisõlmede piirkond allpool |
Stage 4 | lümfoom esineb mitmes lümfisõlmes ja on levinud teistesse kehaosadesse (nt luudesse, kopsudesse, maksa) |
Täiendav lavastusteave
Teie arst võib teie staadiumist rääkida ka tähtedega, näiteks A, B, E, X või S. Need tähed annavad rohkem teavet teie sümptomite või selle kohta, kuidas lümfoom teie keha mõjutab. Kogu see teave aitab teie arstil leida teile parima raviplaani.
Kiri | Tähendus | Tähtsus |
A või B |
|
|
E ja X |
|
|
S |
|
(Teie põrn on teie lümfisüsteemi organ, mis filtreerib ja puhastab teie verd ning on koht, kus teie B-rakud puhkavad ja toodavad antikehi) |
Lavastustestid
Et teada saada, millises staadiumis teil on, võidakse teil paluda läbida mõni järgmistest etappidest:
Kompuutertomograafia (CT) skaneerimine
Need skaneeringud pildistavad teie rindkere, kõhu või vaagna sisemust. Need pakuvad üksikasjalikke pilte, mis annavad rohkem teavet kui tavaline röntgenikiirgus.
Positronemissioontomograafia (PET) skaneerimine
See on skaneerimine, mis pildistab kogu teie keha sisemust. Teile manustatakse ja süstitakse ravimit, mida vähirakud – näiteks lümfoomirakud – neelavad. Ravim, mis aitab PET-skaneerimisel tuvastada lümfoomi asukohta ning suurust ja kuju, tuues esile lümfoomirakkudega alad. Neid piirkondi nimetatakse mõnikord kuumaks.
Nimmepunkt
Nimmepunktsioon on protseduur, mida tehakse selleks, et kontrollida, kas lümfoom on teie piirkonda levinud kesknärvisüsteem (CNS), mis hõlmab teie aju, seljaaju ja silmaümbrust. Protseduuri ajal peate olema väga paigal, nii et imikutele ja lastele võidakse protseduuri ajal kasutada üldanesteesiat, et nad saaksid protseduuri ajal magama panna. Enamik täiskasvanuid vajab piirkonna tuimaks muutmiseks protseduuriks ainult lokaalanesteetikumi.
Teie arst torkab nõela teile selga ja võtab sealt veidi vedelikku, mida nimetatakse "seljaaju vedelik" (CSF) seljaaju ümbrusest. CSF on vedelik, mis toimib teie kesknärvisüsteemi amortisaatorina. Samuti kannab see erinevaid valke ja nakkustega võitlevaid immuunrakke, nagu lümfotsüüdid, et kaitsta teie aju ja seljaaju. CSF võib samuti aidata tühjendada ajus või seljaaju ümbruses olevat lisavedelikku, et vältida nende piirkondade turset.
Seejärel saadetakse CSF-i proov patoloogiasse ja kontrollitakse lümfoomi nähtude suhtes.
Luuüdi biopsia
- Luuüdi aspiraat (BMA): see test võtab väikese koguse luuüdi ruumis leiduvat vedelikku.
- Luuüdi aspiraattrefiin (BMAT): selle testiga võetakse luuüdi koest väike proov.

Seejärel saadetakse proovid patoloogiasse, kus neid kontrollitakse lümfoomi nähtude suhtes.
Luuüdi biopsiate võtmise protsess võib erineda olenevalt sellest, kus te ravi saate, kuid tavaliselt hõlmab see piirkonna tuimestamiseks lokaalanesteetikumi.
Mõnes haiglas võidakse teile anda kerge rahusti, mis aitab teil lõõgastuda ja takistab teil protseduuri mäletamist. Kuid paljud inimesed seda ei vaja ja neil võib selle asemel imeda "roheline vile". Selles rohelises viles on valuvaigistav ravim (nimega Penthrox või metoksüfluraan), mida kasutate vastavalt vajadusele kogu protseduuri vältel.
Küsige kindlasti oma arstilt, mis on teile protseduuri ajal mugavamaks muutmiseks saadaval, ja rääkige temaga, mis on teie arvates teie jaoks parim valik.
Lisateavet luuüdi biopsiate kohta leiate meie veebisaidilt siit
Teie lümfoomirakkudel on erinev kasvumuster ja need näevad välja normaalsetest rakkudest erinevad. Teie lümfoomi aste näitab, kui kiiresti teie lümfoomirakud kasvavad, mis mõjutab seda, kuidas mikroskoobi all vaadatakse. Hinded on klassid 1-4 (madal, keskmine, kõrge). Kui teil on kõrgem lümfoom, erinevad teie lümfoomirakud tavalistest rakkudest kõige rohkem, kuna need kasvavad liiga kiiresti, et korralikult areneda. Ülevaade hinnetest on allpool.
- G1 – madal hinne – teie rakud näevad välja normaalsed ning kasvavad ja levivad aeglaselt.
- G2 – keskmine klass – teie rakud hakkavad välja nägema teistsugused, kuid mõned normaalsed rakud on olemas ning need kasvavad ja levivad mõõduka kiirusega.
- G3 – kõrge hinne – teie rakud näevad mõne normaalse rakuga üsna erinevad välja ning kasvavad ja levivad kiiremini.
- G4 – kõrge hinne – teie rakud näevad tavalistest kõige erinevamad välja ning kasvavad ja levivad kõige kiiremini.
Kogu see teave lisab teie arsti poolt koostatud tervikpilti, et aidata otsustada teie jaoks parima raviviisi kohta.
On oluline, et räägiksite oma arstiga oma riskiteguritest, et teil oleks selge ettekujutus sellest, mida oma ravilt oodata.
Tulemusi ootama
Tulemuste ootamine võib olla stressirohke ja murettekitav aeg. Oluline on rääkida sellest, kuidas te end tunnete. Kui teil on usaldusväärne sõber või pereliige, võib olla hea nendega rääkida. Kuid kui te ei tunne, et saate oma isiklikus elus kellegagi rääkida, rääkige oma kohaliku arstiga, nad võivad aidata korraldada nõustamist või muud tuge, et te ei jääks GZL-i ooteaegade ja ravi ajal üksi.
Samuti saate ühendust võtta meie lümfoomihooldusõdedega, klõpsates ekraani allosas oleval nupul Võta meiega ühendust. Või kui olete Facebookis ja soovite suhelda teiste lümfoomiga patsientidega, võite meiega liituda Lümfoom allapoole lehel.
Enne ravi alustamist
Halli tsooni lümfoom on agressiivne ja võib kiiresti levida, seega peate kohe pärast diagnoosimist alustama ravi. Siiski on mõned asjad, mida enne ravi alustamist kaaluda.
Viljakus
Mõned lümfoomi ravimeetodid võivad mõjutada teie viljakust, raskendades rasestumist või kellegi teise rasestumist. See võib juhtuda mitme erineva vähivastase raviga, sealhulgas:
- keemiaravi
- kiiritusravi (kui see on liiga teie vaagen)
- antikehade ravi (monoklonaalsed antikehad ja immuunsüsteemi kontrollpunkti inhibiitorid)
- tüvirakkude siirdamine (suure annuse keemiaravi tõttu, mida vajate enne siirdamist).
Küsimused, mida küsida oma arstilt
Halli tsooni lümfoomi (GZL) ravi
Teie arst võtab teile parimate ravivõimaluste üle otsustamisel arvesse kogu teavet, mis neil on. Nende hulka kuuluvad:
- teie lümfoomi alatüüp ja staadium
- kõik sümptomid, mis teil tekivad
- teie vanus ja üldine heaolu
- mis tahes muud teil esinevad meditsiinilised probleemid ja ravi, mis teil nende jaoks võib olla
- oma eelistusi, kui teil on kogu vajalik teave ja teil on olnud aega küsimusi esitada.
Üldised ravivõimalused, mida teile võidakse pakkuda
- DA-EPOCH-R (annusega kohandatud keemiaravi, sealhulgas etoposiid, vinkristiin, tsüklofosfamiid ja doksorubitsiin, monoklonaalne antikeha, mida nimetatakse rituksimabiks, ja steroid, mida nimetatakse prednisolooniks).
- Radioteraapia (tavaliselt pärast keemiaravi).
- Autoloogse tüvirakkude siirdamine (tüvirakkude siirdamine, kasutades teie enda tüvirakke). See võib olla planeeritud pärast seda, kui teie keemiaravi hoiab teid kauem remissioonis ja võib-olla peatab lümfoomi taastumise (ägenemise).
- Ckliiniline uuring
Patsiendi koolitamine enne ravi alustamist
Kui teie ja teie arst otsustate parima ravivõimaluse üle, antakse teile teavet selle konkreetse ravi kohta, sealhulgas ravi riskide ja kasu kohta, kõrvaltoimete kohta, millele peaksite tähelepanu pöörama ja oma meditsiinimeeskonnale teatama, ning sellest, mida oodata. ravist.
Meditsiinimeeskond, arst, vähiõde või apteeker peaks andma teavet järgmise kohta:
- Millist ravi teile antakse.
- Sagedased ja tõsised kõrvaltoimed, mis teil võivad tekkida.
- Millal pöörduda oma arsti või õe poole, et teatada kõrvaltoimetest või muredest.
- Kontaktnumbrid ja kuhu tulla hädaolukorras 7 päeva nädalas ja 24 tundi ööpäevas.
Ravi sagedased kõrvaltoimed
Vähivastasel ravil on palju erinevaid kõrvaltoimeid ja need sõltuvad teie ravi tüübist. Teie raviarst ja/või vähiõde võivad selgitada teie konkreetse ravi kõrvalmõjusid. Mõned sagedasemad ravi kõrvaltoimed on loetletud allpool. Nende kohta saate lisateavet neile klõpsates.
- Aneemia (madal punaste vereliblede arv, mis kannavad hapnikku mööda keha)
- Trombotsütopeenia (madalad vereliistakud, mis aitavad teie verehüübel peatada verevalumid ja verejooksud)
- Neutropeenia (madal valgevereliblede arv, mis aitavad võidelda infektsioonidega)
- Suuhaavandid ja haavandid
- Juuste väljalangemine (alopeetsia)
- Iiveldus ja oksendamine
- Kõhulahtisus või kõhukinnisus
- Väsimus (väsimus või energiapuudus)
- Perifeerne neuropaatia (muutused kätes, jalgades, suguelundites)
- Vähenenud viljakus.
Relapsi või refraktaarse GZL-i teise valiku ravi
Pärast ravi saate tõenäoliselt remissiooni. Remissioon on ajavahemik, mille jooksul teie kehas pole GZL-i märke või kui GZL on kontrolli all ega vaja ravi. Remissioon võib kesta mitu aastat, kuid mõnikord võib GZL retsidiivi (tagasi tulla). Kui see juhtub, vajate täiendavat ravi. Järgmine teie ravi on teise valiku ravi.
Harvematel juhtudel ei pruugi te esmavaliku raviga remissiooni saavutada. Kui see juhtub, nimetatakse lümfoomi "tulekindlaks". Kui teil on refraktaarne GZL, soovib teie arst proovida teist tüüpi ravi. Ka seda nimetatakse teise valiku raviks ja paljud inimesed reageerivad teise valiku ravile endiselt hästi.
Teise valiku ravi eesmärk on viia teid remissiooni (uuesti) ja see võib hõlmata erinevat tüüpi keemiaravi, immunoteraapiat, sihtravi või tüvirakkude siirdamist.
Kuidas otsustatakse teie teise valiku ravi
Taastumise ajal sõltub ravi valik mitmest tegurist, sealhulgas:
- Kui kaua sa olid remissioonil
- Teie üldine tervislik seisund ja vanus
- Millist GZL-ravi olete varem saanud
- Teie eelistused.
Kliinilised uuringud
Soovitatav on igal ajal, kui teil on vaja uusi ravimeetodeid alustada, küsida oma arstilt kliiniliste uuringute kohta, mis võivad teile sobida. Kliinilised uuringud on olulised uute ravimite või ravimite kombinatsioonide leidmiseks, et parandada GZL-i ravi tulevikus.
Samuti võivad nad pakkuda teile võimalust proovida uut ravimit, ravimite kombinatsiooni või muid ravimeetodeid, mida te ei saa väljaspool uuringut.
On palju ravimeetodeid ja uusi ravikombinatsioone, mida praegu katsetatakse kliinilistes uuringutes kogu maailmas nii äsja diagnoositud kui ka retsidiveerunud GZ-ga patsientidel.L.
Mida oodata, kui ravi on lõppenud
Kui olete ravi lõpetanud, soovib teie hematoloog teid siiski regulaarselt näha. Teile tehakse regulaarsed kontrollid, sealhulgas vereanalüüsid ja skaneeringud. Kui sageli teil neid analüüse tehakse, sõltub teie individuaalsetest asjaoludest ja teie hematoloog oskab teile öelda, kui sageli ta soovib teid näha.
Ravi lõpetamisel võib see olla põnev aeg või stressirohke aeg – mõnikord mõlemad. Ei ole õiget või valet viisi tunda. Kuid oluline on rääkida oma tunnetest ja sellest, mida vajate, oma lähedastega.
Tugi on saadaval, kui teil on ravi lõppemisega raske toime tulla. Rääkige oma ravimeeskonnaga – oma hematoloogi või vähi eriõega, sest nemad võivad suunata teid haiglas nõustamisteenustele. Ka teie kohalik arst (perearst) saab selles aidata.
Lümfoomihooldusõed
Võite saata ka ühele meie lümfoomihoolduse õdedest või meili teel. Kontaktandmete vaatamiseks klõpsake lihtsalt ekraani allosas oleval nupul „Võtke meiega ühendust”.
Hilised efektid
Mõnikord võib ravi kõrvalmõju jätkuda või tekkida kuid või aastaid pärast ravi lõpetamist. Seda nimetatakse a hiline mõju. Oluline on teavitada oma meditsiinimeeskonda kõigist hilinenud mõjudest, et nad saaksid teid üle vaadata ja anda nõu, kuidas neid toimeid kõige paremini juhtida. Mõned hilised mõjud võivad hõlmata järgmist:
- Muutused teie südame rütmis või struktuuris
- Mõju teie kopsudele
- Perifeerne neuropaatia
- Hormonaalsed muutused
- Meeleolu muutub.
Kui teil tekib mõni neist hilinenud mõjudest, võib teie hematoloog või üldarst soovitada teil pöörduda mõne teise spetsialisti poole, et neid toimeid juhtida ja teie elukvaliteeti parandada. Parimate tulemuste saavutamiseks on siiski oluline teatada kõigist uutest või püsivatest mõjudest võimalikult varakult.
Ellujäämine – elamine vähiga ja pärast seda
Tervislik eluviis või mõned positiivsed elustiili muutused pärast ravi võivad olla teie paranemisel suureks abiks. Saate teha palju asju, mis aitavad teil GZ-ga hästi eladaL.
Paljud inimesed leiavad, et pärast vähi diagnoosimist või ravi muutuvad nende eesmärgid ja prioriteedid elus. Teie uue normaalsuse tundmaõppimine võib võtta aega ja olla masendav. Teie perekonna ja sõprade ootused võivad teie omadest erineda. Võite tunda end eraldatuna, väsinuna või tunda palju erinevaid emotsioone, mis võivad iga päev muutuda.
Peamised eesmärgid pärast teie GZ raviL
- olla võimalikult aktiivne oma töö-, pere- ja muudes elurollides
- vähendada vähi kõrvaltoimeid ja sümptomeid ning selle ravi
- tuvastada ja hallata hiliseid kõrvalmõjusid
- aitab hoida teid võimalikult iseseisvana
- parandada oma elukvaliteeti ja säilitada hea vaimne tervis.
Teile võidakse soovitada erinevat tüüpi vähi taastusravi. See võib tähendada mis tahes laia valikut teenustest nagu:
- füsioteraapia, valuravi
- toitumise ja treeningute planeerimine
- emotsionaalne, karjääri- ja finantsnõustamine.
Samuti võib aidata rääkida oma kohaliku arstiga sellest, millised kohalikud terviseprogrammid on vähidiagnoosist taastuvatele inimestele saadaval. Paljudes kohalikes piirkondades korraldatakse treening- või sotsiaalseid gruppe või muid terviseprogramme, mis aitavad teil ravieelse enesetunde juurde tagasi pöörduda.
kokkuvõte
- Halli tsooni lümfoom (GZL) on mitte-Hodgkini lümfoomi alatüüp, millel on nii Hodgkini kui ka mitte-Hodgkini lümfoomi tunnused.
- GZL algab sinust kesknärvisüsteem (rindkere keskel), kuid võib levida mis tahes kehaosale.
- Sümptomid võivad olla tingitud B-rakkude ebanormaalsest kasvust, mis laienevad teie harknääres või rindkere lümfisõlmedes ja avaldavad survet teie kopsudele või hingamisteedele.
- mõned sümptomid on levinud enamiku lümfoomi tüüpide puhul - B-sümptomid tuleb sellest alati teavitada oma meditsiinimeeskonda
- GZL-i ravi on erinevat tüüpi ja teie arst räägib teile teie olukorra jaoks parimad võimalused.
- Kõrvalmõjud võib alata varsti pärast ravi alustamist, kuid võib tekkida ka hiline mõju. Nii varajastest kui ka hilistest mõjudest tuleks teavitada oma meditsiinimeeskonda läbivaatamiseks.
- Isegi 4. staadiumi GZL-i saab sageli ravida, kuigi selle saavutamiseks võib vaja minna mitut tüüpi ravi.
- Küsige oma arstilt, millised on teie võimalused terveks saada.
- Te ei ole üksi, spetsialist või kohalik arst (GP) aitab teid erinevate teenuste ja toega ühendada. Samuti saate ühendust võtta meie lümfoomihoolduse õdedega, klõpsates selle lehe allosas oleval nupul Võta meiega ühendust.

